Группа вирусов, содержащие одноцепочечную (-) РНК – это многочисленное число вирусов, поражающих человека. Они разделены на два подтипа, которые имеют несегментированные геномы (патогенные для человека группа парамиксовирусов, филовирусов, пневмо- и рабдовирусов) и сегментированные геномы (буньявирусы, ортомиксовирусы).
Парамиксовирусы – многочисленная группа вирусов, вызывающая разнообразные заболевания у человека.
Корь – очень заразное инфекционное заболевание, вызываемое вирусом кори. Классические симптомы обычно появляются через 10–14 дней после заражения и включают в себя резкий подъём температуры до 38–40 °C, сухой кашель, насморк, чихание, светобоязнь и конъюнктивит, гиперемия зёва с коревой энантемой (красные пятна на твёрдом и мягком нёбе). Патогномоничный симптом кори развивается на 2-й день болезни: на слизистой щёк в области напротив нижних 1-го и 2-го моляров появляются мелкие белёсые пятнышки, окружённые узкой красной каймой (как «крупинки соли на красноватом фоне») это пятна Бельского – Филатова – Коплика. Они представляют собой изъязвленные поражения слизистой оболочки с некрозом, нейтрофильным экссудатом и неоваскуляризацией. Через три — пять дней после появления симптомов появляется коревая сыпь (экзантема). Сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окружённых пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается). Из-за иммуносупрессии, вызванной корью развиваются осложнения с поражением дыхательной системы (ларингит, круп, бронхит, трахеит, отит, синусит, первичная коревая пневмония, вторичная бактериальная пневмония), центральной нервной системы (коревой энцефалит, подострый склерозирующий панэнцефалит и изъязвление роговицы) и желудочно-кишечного тракта (диарея, гепатит, мезентериальный лимфаденит).
Обратное развитие сыпи начинается с 4-го дня высыпаний: сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется на протяжении от одной до 1,5 недели.
У вакцинированных людей наблюдается длительный инкубационный период, симптомы не выражены, сыпь редкая и непродолжительная.
Вирусы парагриппа человека (HPIV) имеет четыре разновидности. HPIV-1 и HPIV-2 являются основными возбудителями крупа. HPIV-3 связан с бронхиолитом и пневмонией у детей в возрасте до 1 года. HPIV-4 протекает в легкой форме или бессимптомно. Это типичные респираторные инфекции, передающиеся воздушно-капельным путем.
Типичными вирусами, поражающими респираторный тракт, так же являются пневмовирусы: респираторно-синцитиальный вирус (RSV) и метапневмовирус человека (HMPV).
Инфекция, вызванная двумя видами респираторно-синцитиального вируса человека, в большинстве случаев вызывает слабые симптомы, часто неотличимые от других респираторных заболеваний. В течение первых двух лет жизни дети обычно переносят одну из двух инфекций. Повторное инфицирование является обычным явлением на протяжении всей жизни. Однако у трети детей обычно с дисфункциями иммунитета развиваются более серьезные инфекции такие как бронхиолит (70% случаев всех бронхиолитов), вирусная пневмония или круп. Особенно восприимчивы пациенты, получающие иммуносупрессивную терапию после трансплантации гемопоэтических стволовых клеток, трансплантации легких, интенсивной химиотерапии. В этой группе инфекций, риск пневмонии и смерти, вызываемой RSV, составляет почти 80%.
Клиническая картина инфекции, вызванной метапневмовирусом человека мало отличается от клиники RSV-инфекции. За исключением того, что чаще пик заболеваний у этой инфекции приходится на 6-12 месяцев (при RSV-инфекции 2–3 месяца) и то, что эта инфекция часто встречается у лиц пожилого возраста.
Эпидемический паротит (свинка) – это инфекционное заболевание вызывает одноименный вирус, вирус эпидемического паротита. Обычно через 16–18 дней после контакта с вирусом возникают начальные симптомы. Они неспецифичны и включают лихорадку, головную боль, недомогание, мышечную боль и потерю аппетита. На этом фоне возникает поражение железистых органов (слюнные железы, поджелудочная железа, яички у мужчин, молочные железы и яичники у женщин). Обычно это одностороннее поражение. Около трети инфекций протекают бессимптомно, однако в результате инфицирования вирусом могут возникать другие поражения (менингит, менингоэнцефалит, панкреатит, орхит, эпидидимит, мастит, миокардит, артриты, нефрит).
К парамиксовирусам относится группа хенипавирусов вирус Непах и Хендра, которые вызывают тяжелые энцефалиты. Резервуаром вируса Нипах являются летучие лисы в Камбодже и летучие мыши в Таиланде, Малайзии, Мадагаскаре и Гане. Вирус Хендра выявлен у летучих лисиц Австралии, Бангладеша, Индии, Индонезии, Камбоджи, Китая, Мадагаскара, Малайзии, Папуа-Новой Гвинеи, Таиланда. Передача инфекции происходила воздушно-капельным и/или контактным путем. Через 4-45 дней развиваются гриппоподобные симптомы, затем следует головокружение, сонливость, изменённое сознание и неврологические признаки, которые указывают на острый энцефалит. У некоторых людей может развиться атипичная пневмония с дыхательной недостаточностью.
Болезнь Ньюкасла (NDV) также относится к инфекциям, вызываемыми парамиксовирусами подсемейством авулавирусом. Она является смертельной инфекцией для домашних и диких птиц. У человека в большинстве случаев она протекает бессимптомно; в редких случаях может вызывать легкую лихорадку и гриппоподобные симптомы и/или конъюнктивит. Этот вирус интересен тем, что он может заражать и убивать раковые клетки, поэтому он пока в экспериментах используют для лечения рака. Штаммы вируса болезни Ньюкасла также использовались для создания вирусных векторных вакцин.
В семействе рабдовирусов патогенным для человека является рабивирус и везикуловирусы.
Рибавирус – вирус, вызывающий бешенство. Заболевание встречается редко, но после появления симптомов практически всегда наступает летальный исход. В 90% случаев заражение у людей происходят от укуса больных домашних собак. Другие источники бешенства — летучие мыши, обезьяны, еноты, лисы, скунсы, крупный рогатый скот, волки, койоты, кошки и мангусты. Вирус является нейротропным и распространяется по нервным путям в центральную нервную систему. При укусе сначала заражаются мышечные клетки. После того, как реплицируется достаточное количество вирусов, они начинают связываться с рецепторами ацетилхолина в нервно-мышечных соединениях. Затем вирус проходит через аксон нервной клетки реплицируется в двигательных нейронах и достигает мозга. После заражения мозга вирус перемещается к периферической и вегетативной нервной системе, в конечном итоге мигрируя в слюнные железы, где он готов к передаче следующему хозяину. Бешенство – это вирусное заболевание, вызывающее воспаление мозга.
Ранние симптомы включают лихорадку и покалывание в месте укуса. В дальнейшем по мере развития поражения мозга возникает: тошнота, рвота, резкие движения, неконтролируемое возбуждение, боязнь воды, неспособность двигать частями тела, спутанность сознания и потеря сознания. Период между заражением и появлением симптомов обычно составляет от одного до трех месяцев, но может варьироваться от менее одной недели до более одного года. Это зависит от расстояния, которое вирус должен пройти по периферическим нервам, чтобы достичь центральной нервной системы.
Опасны для человека везикуловирусы. Вирус везикулярного стоматита (VSIV) – Индиана, Кокал, Алагбас и Мараба. Вирус является зоонозным и вызывает у инфицированных людей острое поражение слизистой оболочки рта, дёсен и глотки, проявляющееся везикулярными высыпаниями. Аттенуированный VSIV с мутацией в М-белке обладает онколитическими свойствами. Он уменьшает размер опухоли и способствует ее распространению при меланоме, раке легких, раке толстой кишки и некоторых опухолях мозга на лабораторных моделях рака.
Филовирусы, вызывающие у людей тяжелую геморрагическую лихорадку вирус Эбола (4 из 5 видов) и вирус Марбург.
Геморрагические лихорадки – это группа вирусных инфекций, в патогенезе которых возбудитель поражает эндотелий сосудов, что приводит к развитию геморрагического васкулита и полиорганной недостаточности. В зависимости от нозологической формы на первый план выходит поражение того или иного органа — почек, печени, желудочно-кишечного тракта, ЦНС в сочетании с системным воспалительным ответом и геморрагическим синдромом.
Геморрагическая лихорадка Эбола — редкая высококонтагиозная инфекция зафиксированая в Центральной и Западной Африке с летальностью от 25 до 90 % (в среднем 50 %). Начинается внезапно, через 2-21 дня после контакта с кровью и/или выделениями из организма больного. Начальный период болезни, продолжительностью 2-7 дней, характеризуется общетоксическими явлениями — лихорадкой, головной болью, миалгией и артралгией, признаками капилляротоксикоза — гиперемией лица, шеи, инъекцией сосудов склер и гиперемией конъюнктивы («кроличьи глаза»), геморрагической энантемой на мягком небе, положительными эндотелиальными симптомами, нередко – брадикардией и гипотонией, изменениями в периферической крови (лейкопения до 3-4-го дня болезни, нарастающий нейтрофильный сдвиг влево, тромбоцитопения). Период разгара болезни (7-14 дней), развивается часто после кратковременного понижения температуры тела и сопровождается резким нарастанием интоксикации, гемодинамических нарушений, геморрагического синдрома и полиорганными поражениями. В этом периоде часто возникают осложнения: инфекционно-токсический шок, острая почечная недостаточность, мозговая кома и др. Период реконвалесценции продолжается несколько недель и характеризуется длительно сохраняющимся астено — вегетативным синдромом и медленным восстановлением нарушенных функций различных органов. Клинически неотличима от геморрагической лихорадки Эбола, инфекции, вызванной вирусом Марбург.
Буньявирусы и ортомиксовирусы имеют одноцепочечную сегментированную (-) РНК.
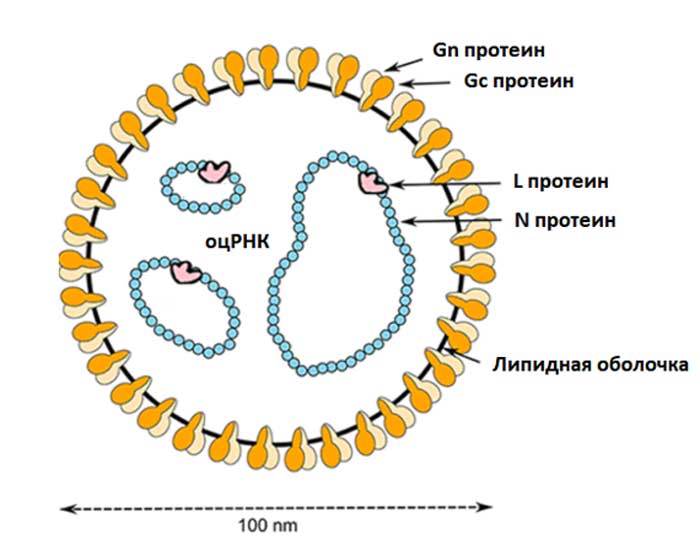
Вирион буньявирусов имеет сферическую форму с липидной оболочкой и типоспецифическими гликопротеинами (рис.10), за счет сегментированного генома, они способны к быстрой рекомбинации, что увеличивает риск вспышек заболеваемости. Насчитывается более 477 видов этих вирусов. Обычно обнаруживаются у членистоногих и/или у грызунов, некоторые вирусы заражают людей.
Клинико-эпидемиологические характеристики заболеваний, вызванных буньявирусами
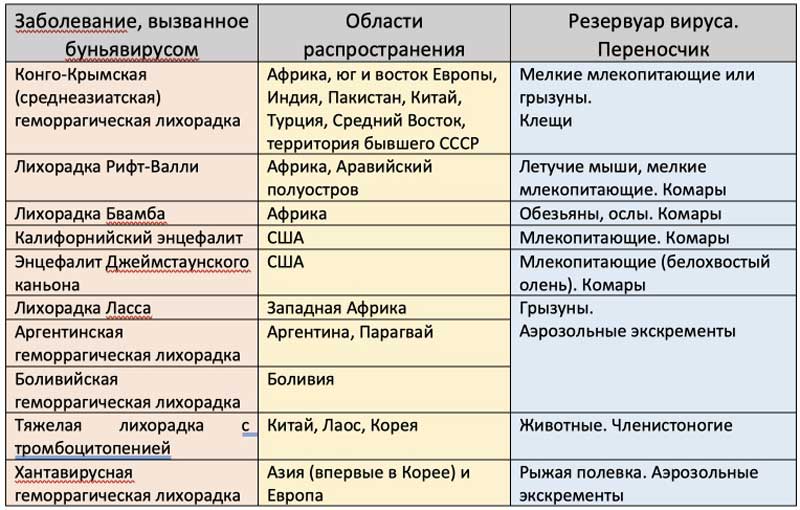
Патогенез многих буньявирусных инфекций человека изучен слабо. Клиническая картина не имеет характерных симптомов. В основном преобладают скрытые формы в виде гриппоподобного состояния. В некоторых случаях уже в начале заболевания формируется тяжелый системный воспалительный ответ с полиорганной недостаточностью, приводя к инфекционно-токсическому шоку с клинически выраженным синдромом диссеминированного внутрисосудистого свертывания по типу геморрагической лихорадки (см. выше) с тромбоцитопенией. Может поражаться ЦНС в виде энцефалитов и менингитов, развиваться острая почечная недостаточность.
Семейство ортомиксовирусов включает семь родов, патогенными для человека являются три: Alphainfluenzavirus (вирус гриппа А), Betainfluenzavirus (вирус гриппа В) и Gammainfluenzavirus (вирус гриппа C). Это оболочечные вирусы: внешний слой – липидная мембрана, в которую вставлены «шипы»: гликопротеины и матриксный белок M2, формирующий ионные каналы. Под липидной мембраной расположен матричный (матриксный) белок M1, он формирует внутренний слой оболочки вируса, придает устойчивость и жесткость внешней липидной оболочке (рис.11).

На основе восемнадцати субтипов вирусных поверхностных белков гемагглютинина (HA или H) и одиннадцати субтипов нейраминидазы (NA или N) вирусы гриппа A дополнительно классифицируются. В настоящее время определено более 2000 вариантов вируса гриппа А и 5 подтипов вирусов гриппа В, которые различаются своим антигенным составом. Изоляты конкретных штаммов гриппа идентифицируются по стандартной номенклатуре, определяющей тип вируса, географическое положение где был выделен вирус, порядковый номер изоляции, год изоляции и подтипы по НА и NA. Например, A/СССР/90/77(H1N1) или А/Тайвань/1/70(H3N2) или А/Гонконг/1/68 (H3N2) или А/Новая Каледония/20/99(H1N1). Антигенный состав вирусов гриппа меняется случайно за счет мутаций, возникающих в процессе репликации вируса (дрейф антигенов) или за счет антигенной изменчивости (антигенный сдвиг), возникающей при заражении двумя различными штаммами вируса гриппа, с обменом генетического материала. Это возникает, при сборке вируса, когда из 8 отдельных сегментов РНК от каждого из штамма вирусов в состав частицы включается одна копия каждого сегмента по типу мини-хромосомы. Новый штамм будет состоять из сегментов смешанного происхождения с образованием нового подтипа. Все эти изменения способствуют ускользанию от иммунитета с развитием заболевания.
Вирусы гриппа A и B – одна из основных причин острых инфекций дыхательных путей и причиной сезонных эпидемий.
За счет антигенной изменчивости новые вирусы гриппа А, могут приводить к пандемическим вспышкам, связанных со значительной заболеваемостью и смертностью.
Источником инфекции является больной человек в т.ч. со стёртой формой заболевания, с первого часа до 5-7 дня болезни. К гриппу восприимчивы все возрастные категории людей. Путь передачи воздушно-капельный или контактный. Наиболее высокий риск эпидемий возникает при температуре от −5 до +5 °C (уменьшается влажность воздуха, создаются благоприятные условия для проникновения вирусов в дыхательные пути).
В патогенезе гриппа условно можно выделить несколько фаз: внедрение и репродукция вируса в клетках органов дыхательной системы; вирусемия; заболевание; обратное развитие патологического процесса.
Сильный тропизм к верхним дыхательным путям, трахее и бронхам имеют сезонные вирусы гриппа человека. Эти вирусы обильно прикрепляются к мерцательным эпителиальным клеткам этих тканей и/или к нересничным клеткам. Это соответствует наиболее распространенному фенотипу